Displaying items by tag: Agência Nacional de Saúde
Faço parte de um plano de saúde coletivo e houve reajuste acima de 22%, ou seja, superior ao limite previsto pela ANS. Isso está correto?
A Lei dos Planos de Saúde (Lei 9.656/98) determina, no parágrafo 2º do artigo 35-E, que apenas nos contratos individuais a aplicação de cláusula de reajuste depende de aprovação da Agência Nacional de Saúde (ANS).
Dessa forma, pela regra geral, o reajuste de plano coletivo não está condicionado à autorização da Agência.
Contudo, caso o Poder Judiciário seja provocado pelo interessado quanto ao índice de reajuste da mensalidade de contrato coletivo de plano de saúde, a operadora deve comprovar documentalmente ou por perícia técnica a compatibilidade do aumento.
Caso não comprove, será possível utilizar os índices determinados pela ANS como limitação.
Precedente: RESp nº 1.848.022.
Reajuste dos planos de saúde está suspenso até o final do ano
A Agência Nacional de Saúde (ANS) resolveu acolher a sugestão da Ordem dos Advogados do Brasil (OAB) nacional para suspender o reajuste anual dos planos de saúde coletivos por adesão, do período compreendido de maio a dezembro de 2020, em decorrência da grave crise sanitária que o país vivencia por conta da pandemia da Covid-19.
Resolução da ANS proíbe manipulados com derivados de "cannabis"
Apenas as farmácias sem manipulação de medicamentos possuem permissão para vender fármacos derivados de “cannabis”, mediante apresentação de prescrição por profissional médico legalmente habilitado, consoante os artigos 15 e 53, da Resolução nº 327/2019, da Agência Nacional de Saúde (ANS).
D´outro lado, as farmácias de manipulação, encontram-se proibidas de manipular fórmulas com derivados de “cannabis”.
Você sabia que os planos de saúde estão obrigados a incluir o exame de testagem da Covid-19?
No último dia 13 de agosto do corrente ano, a Agência Nacional de Saúde (ANS) decidiu incorporar ao rol de procedimento e eventos em saúde o teste sorológico da Covid-19 (detectar a presença de anticorpos produzidos pelo organismo após a exposição ao vírus).
Podem realizar o teste pacientes com Síndrome Gripal (SG) ou Síndrome Respiratória Aguda Grave (SRAG), a partir do oitavo dia do início dos sintomas.
Além de crianças ou adolescentes com quadro suspeito de Síndrome Multissistêmica Inflamatória pós-infecção pelo coronavírus.
Estão excluídos da norma pacientes que já tenham realizado o teste sorológico, com resultado positivo; pacientes que tenham realizado o teste sorológico, com resultado negativo, há menos de uma semana, exceto para crianças e adolescentes com quadro suspeito.
Também não poderão fazer o exame pacientes cuja prescrição tem finalidade de rastreamento, retorno ao trabalho, pré-operatório, controle de cura ou contato próximo/domiciliar com caso confirmado, e verificação de imunidade pós-vacinal.
Posso incluir neto no meu plano de saúde?
A Resolução Normativa nº 195, da Agência Nacional de Saúde (ANS), autoriza a inclusão de dependentes de grupo familiar até o terceiro grau de parentesco, desde que previsto no contrato.
Dessa forma, desde que haja cláusula contratual, o senhor poderá incluir seu neto, na condição de dependente do plano de saúde.
Registre-se, por oportuno, que essa inclusão independe da existência de dependência econômica do menor em relação ao titular do plano.
Acabei de completar 56 anos de idade e tive aumento na mensalidade do plano de saúde. Isso está correto? Não era para ser quando mudasse de faixa etária?
Depende.
Se o seu contrato é anterior à vigência da Lei nº 9.656/98 e não foi adaptado à nova legislação (lei dos planos de saúde), os Tribunais brasileiros têm se posicionado no sentido de que o reajuste por idade, é válido, conforme previsto no contrato pactuado, com exceção dos casos em que a idade for irrazoável ou desproporcionalmente discriminatória (Tema 952, STJ).
D´outro lado, caso seu contrato seja posterior a janeiro de 1999 ou tenha sido adaptado, no caso dos antigos, deve-se aplicar os reajustes anuais dos índices divulgados pela Agência Nacional de Saúde (ANS).
Fui diagnosticada com uma doença rara e o plano de saúde negou a cobertura, sob o argumento de que não se encontra no rol da ANS. Quem tem razão?
Infelizmente, foi consolidado o entendimento em dezembro de 2019 no Superior Tribunal de Justiça (STJ), que os planos de saúde não estão obrigados a cobrir procedimentos e eventos em saúde não constantes no rol da Agência Nacional de Saúde Suplementar (ANS), pois este não é meramente exemplificativo (mas sim, taxativo; exaustivo).
Isso porque, o STJ entende que a elaboração do rol da ANS apresenta diretrizes técnicas relevantes, de inegável e peculiar complexidade, como: utilização dos princípios da Avaliação de Tecnologias em Saúde – ATS; observância aos preceitos da Saúde Baseada em Evidências – SBE; e resguardo da manutenção do equilíbrio econômico-financeiro do setor.
Dessa forma, quem está com a razão, neste caso, é a ANS.
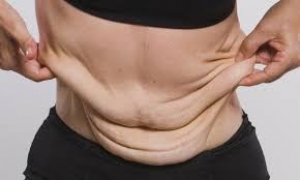
Por ter sido diagnosticada com obesidade mórbida, há 03 anos, fiz cirurgia bariátrica. Acontece que, por conta da perda de peso, fiquei com excesso de pele. O plano de saúde deve cobrir esse tipo cirurgia?
No início, todos os Tribunais eram unânimes em deferir a cobertura da cirurgia reparatória, pós bariátrica.
Contudo, na atualidade, há uma tendência desse tipo de cirurgia só ser concedida judicialmente, caso não possua mero caráter estético, pois, inexiste evidência de urgência, nesse caso, e nem a cobertura se encontra prevista no rol da Agência Nacional de Saúde (ANS).
Dessa forma, caso sua situação se enquadre além de fins estéticos, terá direito à cobertura. Caso contrário, não.